Rubriques du site
Le choix des éditeurs:
- Pourquoi l'argent change-t-il de couleur lorsqu'il est porté sur le corps ?
- Thé vert curatif. Qu'est-ce que le thé vert nocif. Comment préparer le thé vert
- À propos de la "divination de Noël" et des cartes Certes, les enfants ne devraient pas jouer aux cartes
- Femmes masculines : comment passer de la taille au pouce, se débarrasser du virilisme
- Caractéristiques de la cérémonie du thé en Angleterre
- Recommandations et instructions étape par étape pour le demandeur
- Quels documents sont requis pour l'admission dans une université Quels documents pour l'admission dans un institut
- Fonctions du système limbique
- Origine et développement de la psyché humaine
- Jeux de cuisine Monster High Jeux pour filles Monster High Cooking
Publicité
| Pathologie extragénitale en obstétrique : Hépatose cholestatique de la femme enceinte. Dommages au foie pendant la grossesse - une description de la cholestase: quel est ce phénomène |
|
L'hépatose cholestatique de la grossesse (CGD) est une atteinte hépatique dystrophique causée par une sensibilité accrue des hépatocytes aux hormones sexuelles et aux enzymopathies génétiquement déterminées, dont la manifestation fonctionnelle est des troubles métaboliques du cholestérol et des acides biliaires dans les hépatocytes et, par conséquent, une violation de les processus de formation de la bile et d'écoulement de la bile à travers les voies biliaires intralobulaires . SYNONYMESIctère intrahépatique idiopathique de la grossesse, ictère intrahépatique cholestatique récurrent, cholestase intrahépatique de la grossesse. ÉPIDÉMIOLOGIELa fréquence de CGD varie parmi la population de différents pays et certains groupes ethniques. Le CGB est répandu au Chili, en Scandinavie, en Bolivie, en Chine et dans les régions du nord de la Russie. La raison peut être un diagnostic ambigu. Par exemple, en Suède, il y a de 1,2 à 40 cas de maladie pour 10 000 femmes enceintes, en Russie - de 10 à 200 (0,1-2%). En Finlande, la prévalence de cette pathologie est de 0,5 à 1%, en Australie de 0,2%. Dans diverses sous-populations, la fréquence de CGD approche une moyenne de 1,5 %. La maladie peut être familiale, se manifestant pendant la grossesse par des démangeaisons et (ou) une jaunisse. Le syndrome de cholestase peut se développer chez les femmes de ces familles lors de la prise de contraceptifs oraux combinés. La littérature décrit l'histoire des familles dans lesquelles la maladie a été retrouvée chez les grands-mères, les mères et les sœurs. CLASSIFICATIONPar gravité : ÉTIOLOGIE (CAUSES) DE L'HÉPATOSE CHOLESTATIQUE CHEZ LA FEMME ENCEINTEL'étiologie de l'HCB n'est pas entièrement claire. On pense que les facteurs génétiques jouent un rôle important dans son développement. Chez les femmes atteintes de CGD, il existe une hypersensibilité génétiquement déterminée aux œstrogènes. Une augmentation de la teneur en œstrogènes dans le corps de ces femmes entraîne le développement d'une cholestase. La grossesse joue dans ce cas le rôle d'un facteur déclenchant. La cholestase, en plus de la grossesse, est observée lors de la prise de contraceptifs oraux contenant des œstrogènes pendant la menstruation, ce qui, compte tenu de sa tendance à se reproduire lors de grossesses répétées, indique également l'influence des hormones sexuelles sur le développement de l'hépatite B chronique. Il est également suggéré que la progestérone pourrait être l'un des facteurs causant l'HCB chez les femmes qui y sont constitutionnellement prédisposées. Les facteurs étiologiques de l'HCB peuvent être regroupés en trois groupes : sensibilité accrue génétiquement déterminée des hépatocytes et des tubules biliaires aux hormones sexuelles; PATHOGÉNÈSELa formation de la cholestase repose sur trois principaux facteurs pathogéniques : Une augmentation rapide de la production d'hormones sexuelles pendant la grossesse augmente considérablement la charge excrétrice sur le foie, ce qui, combiné à l'infériorité constitutionnelle congénitale des systèmes enzymatiques hépatiques, conduit à la manifestation de l'HCB. Les œstrogènes et la progestérone sont impliqués dans la pathogenèse de la CGD. On sait qu'une production excessive d'œstrogènes peut ralentir l'écoulement de la bile pendant une grossesse normale. Il a été prouvé que l'éthinylestradiol réduit la fluidité des membranes plasmiques sinusoïdales des hépatocytes. La dose massive d'oestrogène produite par Tenant compte du niveau auquel la "rupture" de la formation de la bile s'est produite, ils distinguent: La cholestase intralobulaire, dont l'une des variétés est considérée comme CGD, peut être causée par une diminution de la fluidité des membranes basolatérales et / ou canaliculaires des hépatocytes, une inhibition de Na +, K + -ATPase et d'autres transporteurs membranaires, leur translocation de les voies biliaires au pôle sinusoïdal de l'hépatocyte, ainsi que des dommages au cytosquelette hépatocytaire, une violation des tubules d'intégrité et de leurs fonctions. Dans la CGD, le facteur pathogénique conduisant à une concentration excessive des composants biliaires dans l'hépatocyte est le compactage de son pôle biliaire, une diminution de la fluidité (absence de pores) de la membrane canaliculaire des hépatocytes avec un transport intracellulaire préservé. Le point d'application dans le développement de la CGD est la section canaliculaire des voies biliaires intrahépatiques. On pense qu'une accumulation excessive de progestérone et d'autres hormones placentaires dans le corps inhibe la libération d'hormones gonadotropes par l'hypophyse antérieure. L'hypophyse a un effet significatif sur l'activité des enzymes hépatiques impliquées dans le métabolisme des hormones stéroïdes. Avec une diminution de la fonction de l'hypophyse, la sécrétion de cholestérol par le foie, dont la synthèse augmente pendant la grossesse, ainsi que la bilirubine, est considérablement affaiblie. Tout cela conduit à une perturbation des processus de formation et de sécrétion de la bile. Ainsi, une augmentation significative de la charge excrétrice du foie due à une augmentation de la production d'œstrogènes et de progestérone pendant la grossesse ne révèle que des dysfonctionnements cachés de cet organe. L'HCB est une manifestation de l'infériorité constitutionnelle des enzymes qui se manifeste pendant la grossesse en raison des effets combinés de facteurs exogènes et endogènes. Il convient de noter que le développement d'une cholestase intrahépatique peut être basé sur des défauts de la synthèse des acides biliaires eux-mêmes dans le foie à partir du cholestérol en raison d'un déficit en enzymes de synthèse. L'absence d'acides biliaires primaires dans la bile s'accompagne de la formation d'acides biliaires atypiques à effet hépatotoxique, non sécrétés par les systèmes de transport des membranes tubulaires et éliminés par la membrane basale. Une caractéristique diagnostique est l'absence d'augmentation de la GGT et la détection d'acides biliaires atypiques dans l'urine (méthode de spectrophotométrie atomique). PATHOGENESE DES COMPLICATIONS DE GESTATIONL'HCB augmente le risque d'accouchement prématuré. Chez les femmes enceintes atteintes de CGD, des modifications de la synthèse des stéroïdes fœtaux ont été observées. En particulier, la capacité du foie fœtal à la 16-a-hydroxylation de la DHEAS avec formation d'un métabolite inactif, l'estriol, est réduite. En conséquence, la quantité de DHEAS augmente, passe dans le placenta et y est métabolisée le long d'une voie pathologique alternative avec la formation de l'hormone active estradiol. Dans la CGD, l'activité de la 16-a-hydroxylase est altérée, les taux d'œstradiol augmentent et, par conséquent, un accouchement prématuré se produit. Avec CGD, une augmentation des hémorragies post-partum est notée. La raison en est que la synthèse des facteurs de coagulation II, VII, IX, X par le foie n'est possible qu'avec une teneur suffisante en vitamine K dans les tissus.L'absorption adéquate de la vitamine K par l'intestin dépend de la sécrétion d'une quantité suffisante de acides biliaires. Une carence en vitamine K peut se développer avec une cholestase sévère ou prolongée, peut être aggravée par la nomination de cholestyramine, qui, quelle que soit la cholestase, provoque une carence en vitamine K. L'HCB peut progresser et se manifester par une déviation significative des paramètres de la fonction hépatique par rapport aux valeurs normales. Cela peut indiquer un risque de mort pour le fœtus, la nécessité d'un accouchement urgent. Quelles valeurs des paramètres hépatiques doivent être considérées comme critiques, nécessitant une intervention active dans la CGD, reste un dilemme pour les obstétriciens. TABLEAU CLINIQUE (SYMPTÔMES) DE L'HÉPATOSE CHOLESTATIQUE CHEZ LA FEMME ENCEINTELa CGD débute généralement au troisième trimestre (entre 28 et 35 semaines), avec une moyenne de 30 à 32 semaines de gestation. Le principal et souvent le seul symptôme de l'HCB est le prurit. Son intensité peut être différente : de légère à sévère. Le prurit généralisé est décrit comme "atroce", "insupportable". Des démangeaisons d'une telle intensité entraînent une excoriation de la peau. Ayant tendance à s'intensifier la nuit, elle entraîne des insomnies, une fatigue accrue et des troubles émotionnels. La localisation typique du prurit dans le CGB est la paroi abdominale antérieure, les avant-bras, les mains et le bas des jambes. La jaunisse est classée comme un symptôme non permanent. Selon différents auteurs, il est enregistré dans 10 à 20% des cas. Pour la CGD, l'hépatosplénomégalie, la dyspepsie et le syndrome douloureux ne sont pas typiques (tableau 42-1). Tableau 42-1. Symptômes cliniques de l'hépatose cholestatique de la femme enceinte Les démangeaisons et la jaunisse disparaissent généralement dans les 7 à 14 jours suivant l'accouchement, mais se reproduisent souvent lors des grossesses suivantes. Dans de rares cas, CHB prend un cours prolongé. Pour le diagnostic correct et rapide de la CGD, il devient essentiel de déterminer la gravité de cette pathologie, car le choix du schéma optimal de prise en charge et de traitement, ainsi que le résultat pour la mère et le fœtus, en dépendent. La sévérité de l'HCB est déterminée en tenant compte des données cliniques, de laboratoire et d'examen instrumental les plus caractéristiques de cette pathologie. Une échelle de notation a été élaborée pour évaluer la gravité de l'HCB (tableau 42-2). Tableau 42-2. Échelle d'évaluation de la gravité de l'hépatose cholestatique de la femme enceinte
Comptabilisation des résultats : COMPLICATIONS DE LA GESTATIONLe pronostic pour la mère est favorable, tous les symptômes disparaissent 8 à 15 jours après la naissance. L'HCB, même avec de multiples récidives lors de grossesses ultérieures, ne laisse aucun changement dans le foie de la mère. Malgré un pronostic maternel favorable pour la CGD, celle-ci est plus sévère pour le fœtus et se caractérise par un PS élevé. La fréquence des pertes périnatales en CGD est en moyenne de 4,7 %. Le risque de mort fœtale dans la cholestase récurrente est 4 fois plus élevé que dans une grossesse normale. Une augmentation de la fréquence de l'hypoxie, de la prématurité et du retard de croissance fœtale jusqu'à 35 % de toutes les naissances a également été notée. Le poids des nouveau-nés, vivants et mort-nés, correspond à leur degré de maturité. La violation de la perfusion placentaire ou de la transfusion n'est pas caractéristique de cette maladie. DIAGNOSTIC DE L'HÉPATOSE CHOLESTATIQUE CHEZ LA FEMME ENCEINTEANAMNÈSEChez les femmes enceintes atteintes d'hépatite B chronique, 2,5 fois plus souvent que dans le groupe de femmes enceintes en bonne santé, une fausse couche a été notée. Une femme enceinte sur trois avec CGD avait des antécédents de travail prématuré ou d'avortement spontané au cours du troisième trimestre. Chez les femmes enceintes atteintes de CGD, les antécédents médicamenteux ont été analysés en tenant compte de l'utilisation de médicaments hépatotoxiques avant ou pendant la grossesse. Les femmes enceintes avec CHB dans 93,8% des cas ont utilisé des médicaments antibactériens avant ou pendant la grossesse. Une femme enceinte sur deux ayant des antécédents d'hépatite B chronique prenait des contraceptifs oraux combinés. Chez les femmes enceintes atteintes de CGD, par rapport aux femmes enceintes en bonne santé, les réactions allergiques dans les antécédents sont 2 fois plus susceptibles, principalement aux médicaments antibactériens (macrolides, antibiotiques à base d'érythromycine). Parmi la pathologie extragénitale chez les femmes enceintes atteintes d'HCB, les maladies du tractus gastro-intestinal et du système endocrinien sont le plus souvent détectées. EXAMEN PHYSIQUELors de l'examen de la peau, on trouve souvent des égratignures et des abrasions causées par des démangeaisons. Une coloration ictérique de la sclérotique, des muqueuses visibles et de la peau est notée avec une augmentation de la teneur en bilirubine de plus de 30 mmol / l. La CGD ne se caractérise pas par une augmentation de la taille du foie, des douleurs ou une modification de la consistance de cet organe. RECHERCHE EN LABORATOIRELes études biochimiques dans CGD peuvent détecter des changements caractéristiques du syndrome de cholestase. Le marqueur le plus sensible pour établir le diagnostic de CGD est la concentration d'acides biliaires sériques dont l'augmentation est enregistrée avant l'apparition de signes cliniques et biochimiques distincts de cholestase intrahépatique. Le profil des acides biliaires dans le CGD est déterminé par chromatographie liquide à haute performance. Il a été établi que dans la CGD, il y a un changement significatif de la proportion d'acides biliaires primaires : avec une augmentation de la teneur en acide cholique (64 ± 3,0 %), une diminution de la concentration en acide chénodésoxycholique (20 ± 1,4 % ) est noté. Les marqueurs biochimiques spécifiques et constants de la cholestase intrahépatique comprennent une augmentation de l'activité des enzymes excrétrices : phosphatase alcaline, GGT, 5'-nucléotidase. Une augmentation modérée des a- et b-globulines, de la bilirubine, des b-lipoprotéines, des triglycérides est notée avec une diminution modérée de la concentration d'albumine. L'activité de la phosphatase alcaline et la teneur en cholestérol du sérum sanguin sont nettement augmentées. L'activité de la phosphatase alcaline est augmentée principalement en raison de l'isoenzyme thermolabile (foie). On note également une augmentation de l'activité de la 5'-nucléotidase et de la leucine aminopeptidase. La GGT réagit légèrement ou peut rester dans la plage normale, contrairement aux autres formes de cholestase intrahépatique. On note une augmentation de l'activité des aminotransférases (ALT, AST) de modérée à significative. Avec une augmentation significative des aminotransférases (10 à 20 fois), il est nécessaire de se différencier avec une hépatite virale aiguë. Les tests sédimentaires et le protéinogramme correspondent à ceux d'une grossesse normale. Avec une cholestase prolongée, la teneur en vitamine K est corrélée à une diminution de la concentration de prothrombine. ÉTUDES INSTRUMENTALESAvec CGD, une échographie du foie et des voies biliaires est utilisée. La taille du foie dans cette pathologie n'est pas augmentée, l'échogénicité du tissu hépatique est homogène. Une augmentation du volume de la vésicule biliaire est notée. La splénomégalie n'est pas caractéristique de cette pathologie. DIAGNOSTIC DIFFÉRENTIELDifférencier l'HCB des autres maladies du foie (tableau 42-3). Tableau 42-3. Diagnostic différentiel de l'hépatose cholestatique de la femme enceinte
*H - hémolyse (hémolyse), EL - enzymes hépatiques élevées (enzymes hépatiques élevées), LP - faible nombre de plaquettes. EXEMPLE DE FORMULATION DU DIAGNOSTICHGB, gravité légère. TRAITEMENT DE L'HÉPATOSE CHOLESTATIQUE PENDANT LA GROSSESSEOBJECTIFS DU TRAITEMENTSoulagement des symptômes de l'HCB. TRAITEMENT NON MEDICAMENTEUXAppliquer une thérapie efférente: plasmaphérèse, hémosorption. But: élimination des pruritogènes (composés qui provoquent des démangeaisons), de la bilirubine. Les indications: Contre-indications : Entraînement Avant de mener une thérapie efférente, les études suivantes sont obligatoires: Technique et suivi Le cours de la thérapie efférente comprend quatre procédures de plasmaphérèse (avec un intervalle de 1 à 2 jours) et une procédure d'hémosorption. Lors de chaque phase de prélèvement sanguin, 1,5 ml d'une solution de citrate de sodium à 2,2% est ajouté, et pour l'héparinisation systémique, 1,0 ml de cette solution. Lorsque vous utilisez une solution plus concentrée à 4% de citrate de sodium, ajoutez 1,0 ml et avec une héparinisation systémique - 0,5 ml de cette solution. La quantité de plasma prélevée lors d'une procédure de plasmaphérèse est d'environ 1/3 du volume de plasma circulant (moyenne de 600 à 700 ml de plasma). Dans le même temps, le plasma prélevé est remplacé par une solution isotonique de chlorure de sodium au taux de 1:1,4. En tant qu'anticoagulant, une solution de citrate de sodium ACD-A mélangée à du sang dans un rapport de 1:12 est utilisée avec une héparinisation systémique modérée à raison de 150 UI pour 1 kg de poids corporel. L'hémosorption est réalisée par une veine cubitale avec le passage de 3 à 3,5 litres de sang (environ 1 BCC) à travers la colonne de sorption, la dose de sang entrant dans le système et retournant au lit vasculaire d'une femme enceinte en un cycle est de 9,0 ml de sang. Pour l'hémosorption, le système est assemblé de la même manière que pour la plasmaphérèse, mais au lieu d'un filtre à plasma, une colonne d'hémosorption avec une buse de filtre à fente est utilisée. Une fois la procédure terminée, le sang du système est complètement renvoyé dans le corps de la femme enceinte. Calcul du plasma retiré Le volume de plasma circulant d'un adulte de poids corporel moyen est de 2,0 à 2,5 litres. Connaissant le BCC, qui représente 7% du poids corporel, et l'indicateur Ht, le volume de plasma circulant est calculé : Reconstitution du plasma retiré Le rapport du volume de plasma retiré au volume des solutions de substitution du plasma est de 1:1,5–1:2. Comme substituts du plasma chez les femmes enceintes, des préparations protéiques (albumine, protéines), ainsi que des solutions d'acides aminés, des colloïdes (gélatine, reopoliglyukin ©, Hemodez ©), des solutions salines sont utilisées. Avec l'une quelconque des méthodes, après avoir retiré le plasma, la masse cellulaire condensée de sang est diluée avec une solution isotonique de chlorure de sodium ou un autre substitut de plasma et renvoyée au patient. En une séance, de 1/3 à 1/2 du volume de plasma circulant est prélevé. S'il est nécessaire d'exfuser de grands volumes de plasma (20 % du volume de plasma circulant ou plus), une plasmaphérèse membranaire à aiguille unique est effectuée. L'avantage de cette méthode est le petit volume du circuit extracorporel (jusqu'à 60 ml), l'utilisation d'une seule veine. La ligne avec le filtre à plasma est remplie d'une solution isotonique de chlorure de sodium et d'une solution de citrate de sodium avec 5000 UI d'héparine de sodium, flacons avec lesquels ils sont fixés dans des racks spéciaux; 10 000 UI d'héparine sodique sont administrées au patient par voie intraveineuse avant connexion au dispositif. Le volume du filtrat retiré contenant le plasma du patient et la solution anticoagulante est de 0,75 à 1,0 l par heure. TRAITEMENT MEDICAL DE L'HEPATOSE CHOLESTATIQUE CHEZ LA FEMME ENCEINTEComme hépatoprotecteurs et cholérétiques, on utilise des préparations d'extrait de feuilles d'artichaut (chophytol©), l'hépabène©. Avec un degré léger de CHB, l'hofitolª et l'hepaben© sont administrés par voie orale 1 comprimé 2 à 3 fois par jour avant les repas pendant 14 à 21 jours. Dans l'HCB modérée à sévère, le traitement doit commencer par l'administration intraveineuse d'hofitol © 5,0 ml par 400 ml de solution isotonique de chlorure de sodium. Administration parentérale d'hofitol © - tous les jours pendant 10 à 14 jours. En plus des hépatoprotecteurs d'origine végétale, le médicament adémétionine est utilisé. Avec un léger degré de CHB, il est prescrit par voie orale à 400 mg 2 fois par jour entre les repas pendant 2-3 semaines. En cas d'HCB modérée et sévère, l'adémétionine est prescrite sous la forme d'un schéma en deux étapes: d'abord par voie intraveineuse (flux lent ou goutte à goutte dans 200 ml de solution isotonique de chlorure de sodium) à une dose de 400 mg par jour une fois pendant 7 à 10 jours. Ensuite, les femmes enceintes atteintes de CHB sont transférées à l'administration orale du médicament à une dose de 400 mg deux fois par jour pendant 1 à 2 semaines. En même temps que les hépatoprotecteurs, des préparations d'acide ursodésoxycholique sont prescrites - ursosan© ou ursofalk©. Le médicament acide ursodésoxycholique est prescrit 1 capsule 2 fois par jour pendant 2-3 semaines. En tant qu'antioxydants dans toutes les formes de CGD, l'utilisation d'acétate de tocophérol (vitamine E) 1 capsule 2 fois par jour, d'acide ascorbique à 5% 5,0 ml par voie intraveineuse dans 20 ml de glucose à 40% par jour pendant 10 à 14 jours est indiquée. Dans l'HCB modérée et sévère, perfusion intraveineuse - dimercaptopropanesulfonate de sodium (unithiol ©) 5,0 ml dans 400 ml de solution isotonique de chlorure de sodium une fois par jour pendant 1 à 2 semaines. Pour interrompre la circulation entérohépatique pathologique et lier les acides biliaires en excès dans l'intestin, un polymère naturel d'origine végétale - la lignine hydrolytique (polyphepan©) est prescrit comme entérosorbant. Polyphepan© est prescrit 10 g 2 fois par jour pendant 1 à 2 semaines. OPÉRATIONLe traitement chirurgical n'est pas indiqué. PRÉVENTION ET PRÉDICTION DES COMPLICATIONS DE LA GESTATIONAfin de prévenir le développement de CHB, il est conseillé : Le pronostic le plus défavorable pour l'évolution de l'HCB est noté avec des syndromes ictériques et cytolytiques sévères, avec un développement précoce (25 à 27 semaines) de la maladie. CARACTERISTIQUES DU TRAITEMENT DES COMPLICATIONS DE GESTATIONTraitement des complications de la gestation par trimestre Lorsque les symptômes d'une menace d'avortement apparaissent au cours des trimestres II-III, des infusions de sulfate de magnésium, d'antioxydants et d'agonistes b-adrénergiques sont utilisées. Afin d'améliorer le flux sanguin utéroplacentaire, des infusions de meldonium (mildronate ©), 5% de glucose, actovegin © sont effectuées. Traitement des complications de l'accouchement et de la période post-partum Lors de l'accouchement, l'utilisation d'antioxydants est recommandée (infusion de glucose à 5% avec acide ascorbique 5,0 ml, unithiol © 5,0 ml). Dans la période suivante - étamzilat 4-6 ml par voie intraveineuse, bisulfite de sodium de ménadione (Vikasol©) 3 ml par voie intraveineuse. Dans la période post-partum, il est également nécessaire de continuer à prendre des hépatoprotecteurs, des cholérétiques pendant 7 à 14 jours après l'accouchement dans les formes les plus sévères d'HCB. INDICATIONS POUR LA CONSULTATION D'AUTRES SPÉCIALISTES· La consultation d'un spécialiste des maladies infectieuses est indiquée lorsque l'activité des aminotransférases (ALT, AST) est augmentée, la concentration de bilirubine est supérieure à 2-3 fois afin d'exclure une hépatite virale. INDICATIONS D'HOSPITALISATIONL'apparition de prurit et de marqueurs biochimiques de cholestase. ÉVALUATION DE L'EFFICACITÉ DU TRAITEMENTDisparition des démangeaisons cutanées ou diminution de son intensité, amélioration du sommeil. CHOIX DE LA DATE ET DU MODE DE LIVRAISONUn accouchement précoce (jusqu'à 37 semaines) est indiqué en cas d'HCB sévère avec une augmentation de l'intensité des démangeaisons, de la jaunisse et des acides biliaires en violation du fœtus. INFORMATIONS POUR LE PATIENT· Respect d'un régime alimentaire à l'exclusion des aliments gras, frits, épicés, de l'alcool. La stagnation des composants biliaires dans le tissu hépatique est communément appelée cholestase. Distinguer cholestase intrahépatique et extrahépatique. Avec la cholestase intrahépatique, on distingue les formes intracellulaires, intratubulaires et mixtes:
Cholestase extrahépatique se développe avec une obstruction extrahépatique des voies biliaires. Cholestase intrahépatique se produit en l'absence d'obstruction des voies biliaires principales. Elle peut se développer au niveau des hépatocytes ou des voies biliaires intrahépatiques. En conséquence, la cholestase est isolée en raison de lésions des hépatocytes, des canaux, des ductules ou mixtes. En outre, il existe des cholestases aiguës et chroniques, ainsi que des formes ictériques et anictériques. Il existe plusieurs formes de cholestase : partielle se caractérise par une diminution du volume de la bile sécrétée ; la dissociation est associée à un retard des seuls composants individuels de la bile (dans les premiers stades de la cholangite non destructive primaire, seuls les acides biliaires et l'activité de la phosphatase alcaline augmentent dans le sérum sanguin, tandis que le taux de bilirubine, de cholestérol et de phospholipides reste normal) ; total est associé à une violation du flux de bile dans le duodénum.
La bile est un fluide isosymétrique au plasma, composé d'eau, d'électrolytes, de substances organiques (acides et sels biliaires, cholestérol, bilirubine conjuguée, cytokines, eicosanoïdes et autres substances) et de métaux lourds. Environ 600 ml de bile sont synthétisés et s'écoulent du foie par jour.Les hépatocytes sont responsables de la sécrétion de deux fractions de bile dépendantes des acides biliaires (environ 225 ml/jour) et indépendantes des acides biliaires (environ 225 ml/jour). des voies biliaires sécrètent 150 ml/jour jours de bile. La bile est produite par les hépatocytes et drainée par un système complexe de voies biliaires situées à l'intérieur du foie. Ce système comprend les voies biliaires, les voies biliaires et les canaux interlobulaires. Les voies biliaires sont situées entre les hépatocytes qui forment leurs parois. Le diamètre des tubules est de 12 μm (il est plus petit dans la troisième et augmente progressivement vers la première zone de l'acinus).Les espaces intercellulaires adjacents des tubules sont séparés par des complexes de connexion d'hépatocytes voisins. À partir des voies biliaires, la bile pénètre dans les voies biliaires (cholangiols ou tubules intermédiaires de Hering), qui ont une membrane basale. Les tubules de Hering sont tapissés d'épithélium et d'hépatocytes. Les cholangiols forment le début des voies biliaires. À travers la plaque frontalière, les cholangiols pénètrent dans les voies portes, où ils acquièrent la structure des canaux interlobulaires, dont les plus petites branches ont un diamètre de 15 à 20 microns. Les canaux interlobulaires sont tapissés d'un épithélium cubique reposant sur une membrane basale. Les canaux s'anastomosent les uns avec les autres, augmentent de taille et deviennent volumineux (septaux ou trabéculaires) jusqu'à 100 µm de diamètre, tapissés d'épithéliocytes prismatiques élevés avec des noyaux situés à la base. Les deux canaux hépatiques principaux sortent des lobes droit et gauche au niveau du hile du foie. L'hépatocyte est une cellule épithéliale sécrétoire polaire avec des membranes basolatérale (sinusoïdale et latérale) et apicale (canaliculaire). La membrane tubulaire contient des protéines de transport des acides biliaires, de la bilirubine, des cations et des anions, des microvillosités. Les organelles sont représentées par l'appareil de Golgi et les lysosomes. À l'aide de vésicules, les protéines (IgA) sont transportées de la membrane sinusoïdale à la membrane tubulaire, délivrant des protéines de transport synthétisées dans la cellule pour le cholestérol, les phospholipides et les acides biliaires. Le cytoplasme de l'hépatocyte autour des tubules contient les structures du cytosquelette : microtubules, microfilaments, filaments intermédiaires. La formation de la bile implique l'absorption d'acides biliaires et d'autres ions organiques et inorganiques et leur transport à travers la membrane sinusoïdale. Ce processus s'accompagne d'une filtration osmotique de l'eau contenue dans l'espace hépatocytaire et paracellulaire. Le rôle de la force motrice de la sécrétion est assuré par Na +, K + ATOa3a de la membrane sinusoïdale, fournissant un gradient chimique et une différence de potentiel entre les hépatocytes et l'espace environnant. En raison du gradient de concentration de sodium (extérieur élevé, intérieur faible) et de potassium (extérieur faible, intérieur élevé), le contenu de la cellule a une charge négative par rapport à l'espace extracellulaire, ce qui facilite l'absorption des charges positives et la excrétion d'ions chargés négativement. La protéine de transport d'anions organiques est indépendante du sodium et transporte les molécules d'un certain nombre de composés, notamment les acides biliaires, la bromsulfaléine et probablement la bilirubine. À la surface de la membrane sinusoïdale, les sulfates, les acides gras non estérifiés et les cations organiques sont également capturés. Le transport des acides biliaires dans l'hépatocyte est réalisé à l'aide de protéines cytosoliques, parmi lesquelles le rôle principal appartient à la zahydroxystéroïde déshydrogénase. De moindre importance sont les protéines qui lient les acides gras, la glutathion-8transférase. Le réticulum endoplasmique et l'appareil de Golgi sont impliqués dans le transport des acides biliaires. Le transport des protéines en phase liquide et des ligands (IgA, lipoprotéines de basse densité) s'effectue par transport vésiculaire. Le temps de transfert de la membrane basolatérale à la membrane tubulaire est d'environ 10 minutes. La membrane tubulaire est une région spécialisée de la membrane plasmique des hépatocytes contenant des protéines de transport responsables du transport des molécules dans la bile contre un gradient de concentration. Des enzymes sont localisées dans la membrane tubulaire : phosphatase alcaline, glutamyl transpentidase. Le transport des acides biliaires est effectué par le transport tubulaire des protéines des acides biliaires. Le flux biliaire, indépendant des acides biliaires, est apparemment déterminé par le transport du glugathion, ainsi que par la sécrétion tubulaire de bicarbonate, éventuellement avec la participation de protéines. L'eau et les ions inorganiques (en particulier Na4) sont excrétés dans les capillaires biliaires selon un gradient osmotique par diffusion à travers des jonctions serrées semi-perméables chargées négativement. La sécrétion biliaire est régulée par de nombreuses hormones et seconds messagers, notamment l'AMPc et la protéine kinase. Les cellules épithéliales des canaux distaux produisent un secret enrichi qui modifie la composition de la bile tubulaire, appelé flux biliaire canalaire. La pression dans les voies biliaires à laquelle se produit la sécrétion de bile est de 15 à 25 cm d'eau. Art. Augmentation de la pression jusqu'à 35 cm d'eau. Art. conduit à la suppression de la sécrétion de bile, au développement de la jaunisse. Quelles sont les causes du syndrome de cholestase :Étiologie la cholestase intrahépatique est assez diverse. Dans le développement de la cholestase, les acides biliaires, qui ont des propriétés tensioactives prononcées, jouent un rôle important.Les acides biliaires endommagent les cellules hépatiques et augmentent la cholestase. Leur toxicité dépend du degré de lipophilie (et, par conséquent, d'hydrophobicité). Les acides biliaires hépatotoxiques comprennent les acides chénodésoxycholique (acide biliaire primaire), ainsi que les acides lithocholique et désoxycholique (acides secondaires formés dans l'intestin à partir des acides primaires sous l'action des bactéries). Sous l'influence des acides biliaires, on observe des dommages aux membranes mitochondriales, ce qui entraîne une diminution de la synthèse d'ATP, une augmentation de la concentration de Ca2+ intracellulaire, une stimulation des hydrolases calcium-dépendantes qui endommagent les voies biliaires du cytosquelette des hépatocytes, ce qui peut être un facteur de le développement de réactions auto-immunes contre les hépatocytes et les voies biliaires. Le syndrome de cholestase survient dans diverses affections pouvant être regroupées en 2 grands groupes : Violation de la formation de la bile:
Violation de l'écoulement de la bile:
La cholestase hépatocellulaire et canaliculaire peut être causée par des lésions hépatiques virales, alcooliques, médicamenteuses, toxiques, une insuffisance cardiaque congestive, des troubles endogènes (cholestase de la grossesse). La cholestase extralobulaire (ductulaire) est caractéristique de maladies telles que la cirrhose. Avec la cholestase hépatocellulaire et canaliculaire, les systèmes de transport des membranes sont principalement affectés, et avec la cholestase extralobulaire, l'épithélium des voies biliaires. La cholestase intrahépatique est caractérisée par l'entrée dans le sang et, par conséquent, dans les tissus de divers composants de la bile, principalement les acides biliaires, et leur déficience ou leur absence dans la lumière du duodénum et d'autres parties de l'intestin. Symptômes du syndrome de cholestase :Manifestations cliniques. Avec la cholestase, une concentration excessive de composants biliaires dans le foie et les tissus du corps provoque des processus pathologiques hépatiques et systémiques qui provoquent les manifestations cliniques et de laboratoire correspondantes de la maladie. Au cœur de la formation des symptômes cliniques se trouvent 3 facteurs :
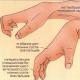
La sévérité des symptômes cliniques de la cholestase intrahépatique dépend de la maladie sous-jacente, de l'altération de la fonction excrétrice des hépatocytes et de l'insuffisance hépatocellulaire. Les principales manifestations cliniques de la cholestase (aiguë et chronique) sont le prurit, les troubles de la digestion et de l'absorption. Dans la cholestase chronique, on observe des lésions osseuses (ostéodystrophie hépatique), des dépôts de cholestérol (xanthome et xanthélasma), une pigmentation cutanée due à l'accumulation de mélanine. Contrairement aux dommages hépatocellulaires, les symptômes tels que la faiblesse et la fatigue ne sont pas typiques de la cholestase. Le foie est agrandi avec un bord lisse, compacté, indolore. Splénomégalie en l'absence de cirrhose biliaire, l'hypertension portale est rare. Fèces décolorées On pense que les démangeaisons dans la cholestase sont causées par des composés synthétisés dans le foie et normalement excrétés dans la bile. Il existe une opinion sur le rôle important des peptides opioïdes dans le développement du prurit. La stéatorrhée est causée par une teneur insuffisante en sels biliaires dans la lumière intestinale, nécessaire à l'absorption des graisses et des vitamines liposolubles A, D, E, K, et correspond à la sévérité de l'ictère. Dans le même temps, il n'y a pas de dissolution micellaire adéquate des lipides. Les selles deviennent liquides, légèrement colorées, volumineuses, fétides. La couleur des selles peut être utilisée pour juger de la dynamique de l'obstruction des voies biliaires (complète, intermittente, résolutive). Avec une courte cholestase, une carence en vitamine K se produit, ce qui entraîne une augmentation du temps de prothrombine.La cholestase à long terme contribue à une diminution du taux de vitamine A, qui se manifeste par une mauvaise adaptation des yeux à l'obscurité - "cécité nocturne". Les patients développent une carence en vitamines D et E. La carence en vitamine D est l'un des maillons de l'ostéodystrophie hépatique (ostéoporose, ostéomalacie) et se manifeste par des douleurs intenses au niveau du rachis thoracique ou lombaire, des fractures spontanées avec un traumatisme minime. Les modifications du tissu osseux sont aggravées par une altération de l'absorption du calcium (liaison du calcium aux graisses dans la lumière intestinale, formation de savons de calcium). Dans la survenue d'ostéoporose dans une cholestase intrahépatique, outre une carence en vitamine D, calcitonine, hormone parathyroïdienne, hormone de croissance, hormones sexuelles, des facteurs externes (immobilité, dénutrition, diminution de la masse musculaire), et une diminution de la prolifération des ostéoblastes sous l'influence de la bilirubine sont en cause. Les marqueurs de la cholestase chronique sont les xanthomes, traduisant la rétention de lipides dans l'organisme (souvent situés autour des yeux, sur les plis palmaires, sous les glandes mammaires, sur le cou, le thorax ou le dos). La formation du xanthome est précédée d'une hypercholestérolémie pendant 3 mois ou plus.Les xanthomes peuvent subir une régression avec une diminution du taux de cholestérol. Une variété de xanthomes sont des xanthélasmas. Avec la cholestase, il y a une violation du métabolisme du cuivre, ce qui contribue aux processus de collagénogenèse. Chez une personne en bonne santé, environ 80 % du cuivre absorbé dans l'intestin est excrété dans la bile et éliminé dans les selles. Dans la cholestase, le cuivre s'accumule dans la bile à des concentrations proches de celles observées dans la maladie de Wilson. Dans certains cas, un anneau cornéen pigmenté de Kaiser-Fley peut être détecté. Le cuivre dans le tissu hépatique s'accumule dans les hépatocytes, les cholangiocytes, les cellules du système phagocytaire mononucléaire. La localisation des dépôts de teneur excessive en cuivre dans les cellules de la zone III ou I est due à des facteurs étiologiques. De plus, nous avons constaté qu'un dépôt excessif de cuivre dans les cellules de Kupffer, contrairement à son accumulation dans les cellules parenchymateuses, est un facteur pronostique défavorable dans le développement d'une fibrose excessive dans le tissu hépatique, d'autres organes et tissus. Les patients atteints de cholestase chronique présentent une déshydratation, des modifications de l'activité du système cardiovasculaire. Les réactions vasculaires sont perturbées en réponse à l'hypotension artérielle (vasoconstriction), une augmentation des saignements, une régénération tissulaire altérée et un risque élevé de développer une septicémie. L'insuffisance hépatique s'accompagne d'une durée de cholestase de plus de 35 ans. Au stade terminal, une encéphalopathie hépatique se développe. La cholestase prolongée peut être compliquée par la formation de calculs pigmentés dans le système biliaire, compliquée par une cholangite bactérienne. Avec la formation de la cirrhose biliaire, on trouve des signes d'hypertension portale et d'insuffisance hépatocellulaire. Diagnostic du syndrome de cholestase :Les érythrocytes cibles, l'anémie, la leucocytose neutrophile sont détectés dans le sang périphérique. Dans les 3 semaines, la teneur en bilirubine conjuguée dans le sérum sanguin augmente. Les marqueurs biochimiques de la cholestase sont la phosphatase alcaline et la glutamyl transpeptidase, la leucine aminopeptidase et la 5 nucléotidase. Dans la cholestase chronique, le taux de cholestérol, de lipides, de phospholipides, de triglycérides et de lipoprotéines augmente, principalement en raison de la fraction des lipoprotéines de basse densité. Dans le même temps, la concentration de lipoprotéines de haute densité est réduite. Dans le sérum, la teneur en acides biliaires chénodésoxycholiques, lithocholiques et désoxycholiques est augmentée. Le niveau d'albumines et de globulines dans la cholestase aiguë ne change pas. L'activité de AsAT, AlAT augmente légèrement. Les pigments biliaires, l'urobiline, se retrouvent dans les urines. Morphologiquement, le foie avec cholestase est élargi, de couleur verdâtre, avec un bord arrondi. Dans les étapes ultérieures, des nœuds sont visibles sur sa surface. En microscopie optique, on observe 6 ou rubinostase dans les hépatocytes, les cellules sinusoïdales, les tubules de la troisième zone du lobule. Dystrophie "pirate" de l'hépatocyte, des cellules spumeuses entourées de cellules mononucléées sont révélées. La nécrose des hépatocytes, la régénération et l'hyperplasie nodulaire aux stades initiaux de la cholestase sont peu exprimées. Dans les voies portes (la première zone), il y a prolifération de canalicules, présence de caillots biliaires, les hépatocytes se transforment en cellules des voies biliaires et forment la membrane 6-asale. L'obstruction des voies biliaires contribue au développement de la fibrose. Des corps de Mallory peuvent se former dans la cholestase. La microvascularisation du foie et ses éléments cellulaires subissent des modifications réactives. Il y a un gonflement des cellules de revêtement des sinusoïdes, leurs changements dégénératifs, la présence de vacuoles contenant des composants biliaires ou leurs métabolites. En microscopie électronique, les modifications des voies biliaires sont non spécifiques et comprennent une dilatation, un œdème, un épaississement et une tortuosité, une perte de microvillosités, une vacuolisation de l'appareil de Golgi, une hypertrophie du réticulum endoplasmique. Dans le foie (hépatocytes, cellules de Kupffer, épithélium des voies biliaires), il y a un dépôt excessif de cuivre et de métalloprotéines, de lipofuscine, de cholestérol et d'autres lipides. Les modifications de la biopsie hépatique dans les premiers stades de la cholestase peuvent être absentes. Aux premiers stades de la cholestase, le foie n'est pas modifié au microscope, aux stades ultérieurs, il augmente de taille et a une couleur verdâtre. Signes microscopiques de cholestase dans le foie - grumeaux de bilirubine dans le cytoplasme des hépatocytes et grumeaux de bile (thrombus biliaires) dans la lumière des voies biliaires dilatées. La rupture des voies biliaires entraîne la libération de bile dans l'espace intercellulaire avec la formation de "lacs biliaires". Les signes morphologiques de cholestase sont généralement plus prononcés dans les zones centrales du lobule hépatique. Avec des violations prolongées de la sécrétion biliaire, ces changements sont visibles dans les zones intermédiaires et périportales supplémentaires. Comme déjà noté, il existe trois formes de cholestase : intracellulaire, intratubulaire et mixte. Aux premiers stades, telle ou telle forme de cholestase est rarement exprimée. Une cholestase intracellulaire est observée avec des médicaments (aminosine ) lésion, intratubulaire - avec ictère sous-hépatique, mixte - avec lésions virales du foie. La coagulation de la bile dans les voies biliaires interlobulaires ne se trouve que dans les préparations en coupe. La dystrophie hydropique et acidophile dans le foie est observée dès le 7ème jour. Dans de rares cas, le cytoplasme des hépatocytes, situé autour des voies biliaires thrombosées, percevant mal les colorants, ressemble à un maillage, contient des granules pigmentaires - dégénérescence "plumeuse" des hépatocytes. La dystrophie progressive entraîne des modifications nécrotiques du parenchyme. Il existe les types de nécrose suivants dans la cholestase :
L'altération du parenchyme est due à l'effet toxique des composants biliaires, ainsi qu'à la pression mécanique des voies biliaires thrombosées dilatées. La stagnation de la bile et la nécrobiose des hépatocytes s'accompagnent de réactions inflammatoires des cellules mésenchymateuses (elles se rejoignent au plus tôt le 10e jour de stagnation), puis se produisent une hyperplasie des fibres de réticuline dans le lobule et une prolifération du tissu conjonctif dans le champ porte - le début de la formation de cirrhose biliaire. La stagnation de la bile s'accompagne également de proliferatsiholangiol. Dans le tissu hépatique, la teneur en glycogène et en ARN est réduite, la quantité de lipides est augmentée, il y a une action PAS positive des glycoprotéines, des protéines et de ses groupes actifs, l'activité des oxydoréductases est réduite et l'AP et l'AP sont augmentés. La lumière des tubules est élargie de 1 à 8 μm, il n'y a pas de villosités sur le pôle biliaire de l'hépatocyte, ou elles sont raccourcies et prennent la forme d'un ballon ou d'une bulle. L'ectoplasme de la zone précanaliculaire de l'hépatocyte est élargi, l'appareil de Golgi est agrandi, on note une hyperplasie du RE lisse. Le nombre de lysosomes est augmenté, ils sont localisés au hasard dans les hépatocytes (non seulement dans la zone péribiliaire, mais aussi au pôle vasculaire), et vont également dans l'espace de Disse. Les mitochondries montrent des signes de changements dystrophiques. Le site d'amarrage cellulaire dans la zone des voies biliaires semble intact. L'ultrastructure du foie altéré est identique à la cholestase intra- et extrahépatique. Les différences existantes sont de nature quantitative : dans la cholestase extrahépatique, elles sont plus prononcées. Les thrombi biliaires sont constitués de composants granulaires (la bile elle-même) et de formations de plaques annulaires de bilirubine libre et ont une structure à gros grains localisée dans les mésosomes.La bilirubine, ayant la forme de petits grains, est située dans les vésicules du RE et se trouve parfois librement dans le cytoplasme. Il existe des différences dans la nature des dommages aux voies biliaires intrahépatiques dans diverses maladies. Pour VG, la formation de cholangite catarrhale et obstructive est caractéristique, pour PBC, cholangite destructrice, pour ictère sous-hépatique, péricholangite. La stagnation de la bile dans le foie s'accompagne naturellement d'une prolifération des cholangiols (prolifération canalaire). Les voies biliaires proliférantes peuvent ne pas être différentes des voies biliaires normales. Parfois, les voies biliaires proliférantes n'ont pas de lumière claire, elles sont formées de deux rangées de cellules ovales avec un noyau allongé et un cytoplasme basophile. Un nombre important de conduits dans le champ portail indique leur prolifération. La prolifération des voies biliaires a une valeur adaptative-compensatoire et vise à corriger la sécrétion biliaire. Lorsque la cause de la stase biliaire est éliminée, la réaction ductulaire est réduite et la triade portale est complètement restaurée. Les résultats des études cliniques et biochimiques ne permettent pas toujours de faire la distinction entre cholestase intra et extrahépatique. L'algorithme de l'examen diagnostique est d'une grande importance. En faveur d'une obstruction mécanique extrahépatique avec développement d'une hypertension biliaire, douleurs dans la cavité abdominale (observées avec la localisation de calculs dans les conduits, tumeurs), vésicule biliaire palpable.Fièvre et frissons peuvent être des symptômes de cholangite. La densité et la tubérosité du foie à la palpation reflètent des modifications avancées ou des lésions tumorales du foie. L'algorithme d'examen diagnostique implique tout d'abord une échographie des organes abdominaux, ce qui permet d'identifier un signe caractéristique d'un blocage mécanique des voies biliaires - dilatation suprasténosée des voies biliaires (le diamètre du canal cholédoque est plus de 6mm). La procédure de choix est la cholangiographie rétrograde endoscopique (ERCG). Si le remplissage rétrograde des voies biliaires n'est pas possible, une cholangiographie transhépatique percutanée (PTCG) est utilisée. S'il n'y a aucun signe d'obstruction extrahépatique des voies biliaires, une biopsie hépatique est réalisée.Cette procédure ne peut être réalisée qu'après l'exclusion de la cholestase extrahépatique obstructive (pour éviter le développement d'une péritonite biliaire). La cholescintigraphie à l'acide iminodiacétique marqué au technétium permet également d'identifier le niveau d'atteinte (intrahépatique ou extrahépatique). L'utilisation de la cholangiographie par résonance magnétique est prometteuse. Traitement du syndrome de cholestase :Une caractéristique du régime alimentaire pour la cholestase est la restriction de la quantité de graisses neutres à 40 g / jour, l'inclusion dans le régime alimentaire de graisses végétales, de margarines contenant des triglycérides avec une longueur de chaîne moyenne (leur absorption se produit sans la participation d'acides biliaires ). Un traitement étiotrope est indiqué lorsque le facteur causal est établi.En fonction du niveau de développement de la cholestase intrahépatique, un traitement pathogénique est indiqué. Avec une diminution de la perméabilité de la membrane basolatérale et / ou canaliculaire, ainsi qu'avec une inhibition de Na +, K + ATPase, d'autres transporteurs membranaires, l'utilisation d'heptral est indiquée - un médicament dont la substance active (sademéthionine) fait partie de tissus et fluides corporels et participe aux réactions de transméthylation. Heptral a une activité antidépressive et hépatoprotectrice, il est utilisé pendant 2 semaines, 5 à 10 ml (400 à 800 mg) par voie intramusculaire ou intraveineuse, puis 400 mg 2 à 4 fois par jour pendant 1,5 à 2 mois. Dans le même but, des antioxydants, le métadoxil sont indiqués. La destruction du cytosquelette des hépatocytes, la perturbation du transport vésiculaire nécessite l'utilisation d'heptral, d'antioxydants, de rifampicia (300-400 mg/jour pendant 12 semaines), dont l'action repose sur l'induction d'enzymes hépatiques microsomales ou l'inhibition de la captation d'acides lactiques. La rifampicine agit également sur la composition de la microflore acide impliquée dans le métabolisme des acides biliaires, qui est également un inducteur des ferts hépatiques microsomaux, est utilisée à la dose de 50 à 150 mg/jour pendant 12 semaines. Un changement dans la composition des acides biliaires, une violation de la formation de micelles biliaires nécessite l'utilisation d'acide ursodésoxycholique, qui aide à réduire les acides biliaires hydrophobes, empêchant ainsi l'effet toxique sur les membranes des hépatocytes, l'épithélium des voies biliaires, normalisant HLA les antigènes UDCA ont un effet cholérétique en raison de la circulation cholépatique au niveau des voies biliaires intrahépatiques - membrane basolatérale de l'hépatocyte. Le médicament est utilisé à raison de 10-15 mg / jour jusqu'à la résolution de la cholétase et dans les maladies accompagnées de troubles congénitaux du métabolisme des acides biliaires, dans la PBC, la PSC - pendant une longue période. En cas de violation de l'intégrité des canaux (membranes, microfilaments, connexions cellulaires), l'utilisation de chalut, de corticoïdes est indiquée. La violation de l'intégrité de l'épithélium des lumières et de leur perméabilité est normalisée dans le contexte de la prise d'heptral, d'acide ursodésoxycholique, de méthotrexate à une dose de 15 mg par voie orale une fois par semaine. Dans le traitement du prurit, l'efficacité du blocage des récepteurs opioïdes du système nerveux central a été prouvée : nalméfène 580 mg/jour, naloxoc 20 mg/jour par voie intraveineuse ; bloqueurs des récepteurs de la sérotonine (ondansétron 8 mg IV). Afin de lier le pruritogène dans l'intestin, la cholestyramine est utilisée 4 g avant et après le petit-déjeuner, 4 g après le déjeuner et après le dîner (12-16 g) de 1 mois à plusieurs années. En présence de symptômes d'ostéoporose, il est conseillé de prendre de la vitamine D3 50 000 UI 3 fois par semaine ou 100 000 UI par voie intramusculaire 1 fois par mois en association avec des préparations calciques jusqu'à 1,5 g/jour (gluconate de calcium, calcium D3 nycomed). En cas de douleurs osseuses intenses, le gluconate de calcium est prescrit par voie intraveineuse à une dose de 15 mg / kg dans 500 ml d'une solution de glucose ou de dextrose à 5% par jour pendant une semaine. Les patients reçoivent de la vitamine A à une dose de 100 000 UI une fois par mois, de la vitamine E (tocophérol) à 30 mg / jour pendant 10 à 20 jours. Avec les manifestations hémorragiques, la vitamine K (Vikasol) est prescrite à une dose de 10 mg 1 fois par jour, la durée du traitement est de 5 à 10 jours, jusqu'à ce que l'hémorragie soit éliminée, suivie d'un passage à une injection. Dans certains cas, on montre aux patients des méthodes d'hémocorrection extracorporelle: plasmaphérèse, leucocytaphérèse, cryoplasmosorption, irradiation sanguine ultraviolette. Prévoir. La fonction hépatique dans le syndrome de cholestase reste intacte pendant longtemps. L'insuffisance hépatocellulaire se développe assez lentement (en règle générale, avec une durée de jaunisse de plus de 3 ans). Au stade terminal, une encéphalopathie hépatique se développe. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Populaire:
Nouveau
- Comment faire pousser des tomates sans semis
- Interprétation des rêves: pourquoi rêver de marcher, interprétation pour hommes, filles et femmes Interprétation des rêves pour une chienne
- Si vous voyez Marcher dans un rêve, qu'est-ce que cela signifie ?
- Texte d'invitation d'anniversaire court, sms
- Sommeil enfant tombant d'une hauteur
- Si vous rêvez d'un enfant qui tombe d'une hauteur
- « Marcher pourquoi rêver dans un rêve ?
- Coût estimé - qu'est-ce que c'est?
- "Ce n'est pas si difficile de terminer les maisons à problèmes"
- Ouvrage médical de référence geotar L thréonine mode d'emploi